Trastornos de la alimentación
La obesidad es un trastorno físico de la salud, mientras que los trastornos de la conducta alimentaria (TCA) son trastornos mentales. Es una división un tanto artificial porque a pesar de las diferencias en ambos casos existen antecedentes y consecuentes tanto físicos como psicológicos.
Una característica común que destacamos es que ambos tipos de trastornos cursan con altos niveles de ansiedad y depresión. Así, la obesidad está asociada con sintomatología y trastornos emocionales, especialmente de ansiedad y del estado de ánimo (depresiones), pero los trastornos de la alimentación también.
Manifestaciones en los TCA
Aunque los trastornos de la conducta alimentaria (anorexia, bulimia, trastorno por atracón) son muy diferentes entre sí, cabe señalar las siguientes manifestaciones, aunque lógicamente no se manifiestan en todos los casos:
(1) Alteraciones de la ingesta, a pesar de las consecuencias negativas (médicas, emocionales, conductuales, sociales)
- Restricciones: comer muy poco, disminuir la variedad (alimentos prohibidos)
- Purgaciones (vómitos, laxantes, diuréticos), a pesar de su ineficacia para reducir el peso y las consecuencias negativas para la salud
- Comer a solas y, cuando no es posible, redistribuir la comida (en el propio plato o echando a los demás)
- Atracones: comer de forma excesiva e impulsiva
(2) Otras alteraciones conductuales:
- Exceso de ejercicio, a pesar de las consecuencias negativas (articulaciones, pérdida de la regla). Ejercicio tras las comidas
- Dificultades en las relaciones sociales, relacionadas con la alimentación. Control de la conducta de los demás, para que no mencionen su problema
(3) Alteraciones emocionales: altos niveles de ansiedad, depresión e ira
(4) Sesgos cognitivos relacionados con alimentación e imagen corporal, baja autoestima, ideas erróneas sobre nutrición
(5) Comorbilidad:
- Desórdenes emocionales: trastornos de ansiedad, depresión, dismórfico corporal.
- Enfermedad física: amenorrea, infertilidad, osteoporosis, obesidad, etc.
- Los TCA son más comunes en
> Mujeres jóvenes: suelen comenzar en la adolescencia
> Personalidad obsesiva, perfeccionista, controladora, rígida
> Alta impulsividad (en la bulimia y los atracones)
> Niveles altos de ansiedad, trastorno obsesivo-compulsivo TOC
> Trastorno dismórfico corporal
> Antecedentes familiares (especialmente madre con TCA o TOC)
> Fracasos reiterados con dietas
> Críticas familiares y sociales, en la adolescencia, en escuela
> Aislamiento social, dificultades en las relaciones sociales
(6) Interacción de múltiples factores cognitivos-emocionales-conductuales que interaccionan:
- Los sesgos cognitivos provocan alta ansiedad de evaluación, depresión y conductas compensatorias, que a su vez refuerzan la importancia de las interpretaciones erróneas y la atención excesiva a esos errores:
> Atención: rumiaciones constantes sobre comida y figura
> Valoración: distorsiones de la imagen corporal, de la ingesta, de las consecuencias de comer, de comer los alimentos prohibidos, etc. Desproporcionada preocupación por el peso, figura, ingesta, constitución física, belleza, moda, etc., que provocan emocionalidad negativa
> Atribuciones erróneas sobre el grado de control
- Alta ansiedad: malestar psicológico, alta activación fisiológica, manifestaciones comportamentales de ansiedad, conductas reductoras de ansiedad (compensatorias)
- Estado de ánimo deprimido: altos niveles de tristeza, aislamiento social, alteraciones del apetito (lo que lleva a dejar de comer o comer más)
- Conductas compensatorias: uso de diuréticos, laxantes, dietas para perder peso, vomitar, restricciones a la variabilidad alimentaria, exceso de ejercicio físico.
Según la DSM-IV TR, los trastornos de la conducta alimentaria son:
- Anorexia
- Bulimia
- Trastorno por atracón
- Trastorno de la conducta alimentaria no especificado
El diagnóstico de estos trastornos se realiza mediante entrevista diagnóstica, como por ejemplo:
- MINI
- SCID-I
Según esta clasificación de trastornos mentales, las características esenciales de la anorexia nerviosa consisten en el rechazo a mantener un peso corporal mínimo normal, en un miedo intenso a ganar peso y en una alteración significativa de la percepción de la forma o tamaño del cuerpo. Además, las mujeres afectas de este trastorno, aunque hayan pasado la menarquia, sufren amenorrea.
Las características esenciales de la bulimia nerviosa consisten en atracones y en métodos compensatorios inapropiados para evitar la ganancia de peso. Además, la autoevaluación de los individuos con esta enfermedad se encuentra excesivamente influida por la silueta y el peso corporales. Para poder realizar el diagnóstico, los atracones y las conductas compensatorias inapropiadas deben producirse al menos un promedio de dos veces a la semana durante un período de 3 meses (Criterio C).
Se define atracón como el consumo a lo largo de un período corto de tiempo de una cantidad de comida muy superior a la que la mayoría de los individuos comerían.
Véanse al final de este apartado los criterios diagnósticos.
Véase la presentación “Trastornos_conducta_alimentaria.pdf”
Evaluación psicológica de los trastornos de la conducta alimentaria
Algunos instrumentos que se utilizan con frecuencia en la evaluación de estos trastornos:
- EDI (Eating Disorder Inventory, Garner, Olmsted y Polivy, 1983)
- Imagen corporal: Imagen (Solano Pinto y Cano-Vindel, 2010)
- Ansiedad: ISRA (Inventario de Situaciones y Respuestas de Ansiedad, Miguel-Tobal y Cano-Vindel, 1988)
- Perfeccionismo: FMPS (Frost Multidimensional Perfectionism Scale, Frost et al., 1990)
- Entrevista no estructurada: pensamientos erróneos (muestras de sesgos cognitivos), creencias erróneas y temores relacionados con la alimentación y la figura; problemas de regulación emocional; conductas compensatorias, evitaciones, alimentos prohibidos, ejercicio excesivo.
El EDI (Inventario de Trastornos de la Alimentación) es un cuestionario diseñado para evaluar rasgos psicológicos y comportamentales comunes a la anorexia nerviosa y a la bulimia nerviosa.
Consta de 64 ítems que se agrupan en 8 subescalas diferentes:
- Impulso a la delgadez (7 ítems).
- Sintomatología bulímica (7 ítems).
- Insatisfacción corporal (9 ítems).
- Inefectividad y baja autoestima (10 ítems).
- Perfeccionismo (6 ítems).
- Desconfianza interpersonal (7 ítems).
- Conciencia interoceptiva (10 ítems).
- Miedo a madurar (8 ítems).
Cada ítem presenta 6 posibles respuestas que van de «siempre» a «nunca» y de las cuales sólo tres se puntúan (de 1 a 3). Por ello, la puntuación total de este cuestionario puede oscilar entre 0 y 192.
Desde el punto de vista clínico posee mayor relevancia el valor cuantitativo de cada una de las 8 subescalas que la puntuación total.
Tratamiento de los trastornos de la alimentación
(1) Psicoeducación
- Información: comer y salud, emociones y comida, desórdenes
- El problema de la negación del trastorno. Consecuencias negativas
- Establecimiento de buena relación terapéutica y adherencia
- Búsqueda de apoyo en personas de su entorno
- Compromiso de enseñar a comer, controlar la ingesta, las emociones, mantenimiento, cambiar las consecuencias, etc.
(2) Reestructuración cognitiva
- Detección y modificación de pensamientos relacionados con sesgos cognitivos, creencias erróneas, etc., relacionados con la alimentación, la imagen corporal, las relaciones sociales, etc., modificación de estados emocionales
(3) Relajación: grabación de las sesiones y seguimiento con autoregistros gráficos
(4) Entrenamiento conductual: seguimiento con autoregistros
- Reducción progresiva de evitaciones (por ej., no pesarse), conductas compensatorias, etc.
- Exposición a comer alimentos prohibidos, disminuir exceso de ejercicio, etc.
- Fomento de la actividad social
Psicoeducación
(1) Alimentación
- Funciones: necesidad vital, fuente de energía, adquisición de recursos, salud, belleza
- Disfunciones: carencia (exceso) de energía y recursos, déficits (excesos) en parámetros de salud, aumento de riesgos, problemas de salud, disminución de fertilidad, de esperanza de vida, densidad ósea, regeneración piel, etc.
- Relaciones con personalidad: rasgos de impulsividad, perfeccionismo, rigidez, obsesión, ansiedad
- Relaciones con estrés y emociones
- Diferencias individuales: unos ganan, otros pierden peso
- Factores de riesgo para el desarrollo de TCA y obesidad
- Relaciones entre sesgos cognitivos, ansiedad, emociones, desórdenes emocionales, evitaciones, conductas de seguridad, compensatorias e ingesta
(2) Factores de riesgo en los TCA
- Anorexia:
- Personalidad obsesiva, controladora, rígida, perfeccionista, rumiativa, ansiosa
- Distorsión de la imagen corporal, desarrollo de evitaciones
- Sesgos cognitivos centrados en la ingesta, la imagen corporal
- Alta ansiedad de evaluación en lo físico
- Bulimia y trastorno por atracón:
- Similares a la anorexia, pero hay que añadir
- Fuerte impulsividad
- Escaso manejo de las emociones en las relaciones
- Trastorno de la alimentación no especificado:
- Información errónea sobre la alimentación, el control del peso, las dietas
- Hábitos de alimentación y ejercicio inadecuados
- Tendencia al autoengaño y la búsqueda de remedios mágicos
- Los déficits en el manejo emocional se afrontan comiendo más
(3) Emociones, estrés
- Anorexia: el estrés acentúa el aumento de sesgos cognitivos, ansiedad, dieta restrictiva, conductas compensatorias, purgativas, excesos de ejercicio
- Bulimia y trastorno por atracón: la dieta muy restrictiva, el estrés, los sesgos cognitivos, la ansiedad, el pobre manejo de las emociones negativas y la impulsividad incrementan la probabilidad de atracones, que producirán depresión, culpa, vergüenza, etc., que a su vez incrementarán de nuevo la probabilidad de más atracones
- Trastorno de la alimentación no especificado: las creencias erróneas, los sesgos cognitivos, dan lugar a alta emocionalidad negativa, uso frecuente de dietas y conductas compensatorias, etc., que conducen a sobrepeso, obesidad e insatisfacción con la imagen corporal.
Reestructuración cognitiva
(1) Problemas a tratar (enfoque):
- Creencias erróneas, productos y sesgos cognitivos que generan ansiedad, frustración, depresión, aislamiento, desequilibrios de la dieta, etc.
(2) Herramientas:
- Observación y modificación de sesgos cognitivos
- Valoración, interpretación
- Atención
- Atribución
- Mediante:
- Razonamiento y
- Contrastación con la realidad
Relajación
(1) Instrucciones de audio grabadas sobre:
- Relajación muscular progresiva (Bernstein y Borkovec)
- Respiración
- Imaginación y sugestión
(2) Duración: 25 minutos
(3) Seguimiento de tareas para casa:
- registro gráfico de valoración del grado subjetivo de relajación alcanzado en las sesiones realizadas.
Entrenamiento conductual
(1) Objetivos:
- Reducción progresiva de evitaciones: por ej., no pesarse, no ir a restaurantes, no comer con los demás o alimentos prohibidos
- Eliminar conductas compensatorias: exceso de ejercicio, laxantes, diuréticos, vómitos, etc.
- Exposición progresiva a comer alimentos variados, según la pirámide, etc.
- Fomento de la actividad social
(2) Técnicas:
- Tareas para casa, revisión, ensayo y refuerzo, corrección, mejora de expectativas, etc.
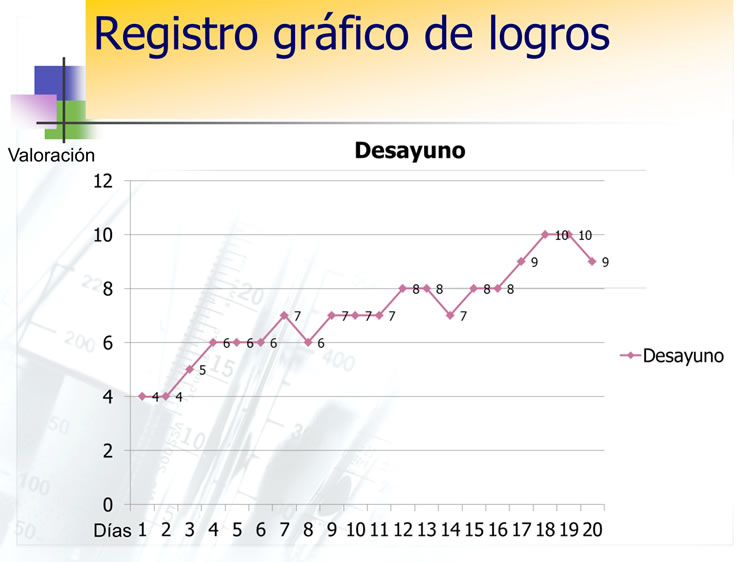
- Registro gráfico de logros
- Objetivos
- Evaluación de logros terapéuticos
- Herramienta para el desarrollo de la motivación y el autocontrol del paciente para aprender a comer
- Instrumento para facilitar la supervisión
- Pautas de valoración de logros
- Valorar subjetivamente de 0 a 10 el seguimiento de las normas (contenidos de las comidas, tipos de alimentos, cantidad adecuada, número de platos, poner la mesa, hacer de cada comida un acto familiar o social, etc.)
- Hacer el gráfico diariamente, para que no haya problemas de memoria y para que haya retroalimentación y autorefuerzo frecuentes sobre el grado de cumplimiento
Anorexia restrictiva
El perfil de paciente con anorexia de tipo restrictivo se caracteriza por ser mujer, muy obsesiva y ansiosa, con dieta restrictiva y, en ocasiones, exceso de ejercicio. Ha perdido la regla, la fertilidad y le han pronosticado osteoporosis a los 40 (tiene 29).
El caso de otra paciente es similar: muy obsesiva y ansiosa, muy coqueta, con dieta restrictiva desde siempre y osteoporosis a la los 44 años.
En ambos casos se magnificaban (sesgo interpretativo) las consecuencias positivas para la salud de restringir algunos alimentos, especialmente las grasas. En la primera, además, se veía muy positivamente hacer dos horas ejercicio físico intenso (correr) y otras dos horas de actividad física más suave (andar). Sin embargo, las consecuencias para la salud de ambas han sido nefastas (pueden sufrir discapacidad y dependencia a edades tempranas) y les resulta muy difícil verlo y aunque lo vean cambiarlo, porque el carácter obsesivo y ansioso potencia pensamientos, emociones y conductas que conducen a exceso de ejercicio y dieta restrictiva.
Incluso después de "verle las orejas al lobo", les cuesta cambiar y entender que lo que han estado haciendo les ha conducido a un problema de salud; comprender que los "otros" tenían razón y que ellas estaban equivocadas. Así es que se trata de un problema en el que los psicólogos tenemos mucho que decir. No es sólo genético y médico. Es también cognitivo-emocional-conductual y de la personalidad (con muchos síntomas del trastorno obsesivo de la personalidad).
La comida y el ejercicio son imprescindibles para la salud, pero la dieta excesiva o restrictiva, así como el ejercicio excesivo o la ausencia de ejercicio, conducen a problemas de salud. En un extremo están la obesidad, el síndrome metabólico, la diabetes, problemas cardiovasculares, aumento de riesgo para otras enfermedades, pérdida de esperanza de vida, etc. En el otro extremo están la anorexia y todo un conjunto de enfermedades caracterizadas por la carencia de recursos, como osteopenia, osteoporosis, problemas ginecológicos, infertilidad, problemas dermatológicos, problemas relacionados con sistema inmune, pérdida de esperanza de vida, etc.
Nuestro cuerpo necesita diferentes recursos para vivir (comida), cuanto más variados mejor, y necesita hacer ejercicio para entrenar funciones y poner en marcha los mecanismos que las sustentan. Pero una dieta restrictiva, acompañada de un exceso de ejercicio (despilfarro de recursos escasos), suponen una carencia de recursos para el organismo, que deja de realizar funciones básicas como la regeneración ósea, celular o del sistema inmune, con los consiguientes problemas de salud. Por ejemplo, sabemos que hubo estrés en Atapuerca por las estrías de Harris que quedaron en los huesos de las personas que estuvieron sometidas a hambrunas.
Así pues, los principales objetivos del tratamiento para este tipo de pacientes deben ser los siguientes:
(1) Buscar una motivación para comer:
- Salud, maternidad, pareja, amigos
- Cambiar el control sobre la comida, por control sobre los objetivos que no puede cumplir (por no comer)
(2) Reducir los temores irracionales
- Engordar, empeorar figura, no gustar
- Para estar bien hay que pasar hambre
(3) Enseñar a comer
(4) Exposición progresiva a un peso normal, reduciendo los sesgos cognitivos y emociones negativas asociados con el peso normal
(5) Normalizar la imagen corporal
(6) Reducir los sesgos cognitivos (atención, interpretación, etc.)
(7) Entrenamiento en manejo de ansiedad
Atracones y conductas reductoras de ansiedad (compensatorias)
Veamos el relato que hace de su problema una paciente con 23 años que sufrió bulimia.
Una lucha contra mí misma. Creo que esa sería mi respuesta a la pregunta” ¿qué es para ti la bulimia?” Una encarnizada, cruel y continua lucha contra mi cuerpo, del que me hubiese gustado liberarme en ciertos momentos de mi vida, dado el alto grado de odio que sentía hacia él. No podía verlo reflejado en un espejo. Los espejos eran una de las tropas aliadas de mi enemigo, tropas que yo creía haber logrado reducir cubriéndolos hábilmente con fotografías.
Pero sin duda mi enemigo más acérrimo era la comida. Pensaba que comer sin engordar era un privilegio reservado a unos pocos, entre los que yo no me hallaba. Estaba convencida de que incluso el aire que respiraba ayudaba a incrementar mi peso.
Por esta razón apenas me permitía comer, pues se había convertido en una especie de delito. Así la hora de la comida llegó a ser un calvario, calvario que se hacía todavía más duro si tenía que comer en público. Nada me resultaba más abyecto que tener que sentarme en una mesa y comer rodeada de gente. Tenía la sensación de que todo el mundo me miraba y pensaba: “¿cómo se atreve a comer con lo gorda que está?”. Por supuesto comencé a evitar este tipo de situaciones; pero no sólo ésta sino también muchas otras ya que el sentimiento de culpa que me provocaba haber comido y la obsesión por las calorías y por mi imagen ocupaban mi cabeza casi veinticuatro horas al día, dejándome muy poco tiempo para algo muchísimo más importante: mi vida.
Pasaba los días pensando lo gorda que estaba, buscando modos de adelgazar...
Tenía que huir de la comida y de los kilos a toda costa.
Me era más grato pensar en la muerte que en estar gorda. Cada gramo de mi cuerpo era un poco más de odio hacia mí.
El plan que había trazado era perfecto: comer lo menos posible, cuanto más ‘light’ mejor y hacer deporte. No tardó mucho en truncarse la perfección de mi plan, después de pasar tanta hambre por mis frugales y exiguas comidas, llegando incluso a sentirme débil, corría al frigorífico para engullir cualquier cosa. En aquel momento todo me daba igual, sólo podía pensar en comer, comía muy deprisa, casi sin masticar y temiendo ser vista por alguien.
A continuación venía la peor parte: la culpa, era enorme. Como no podía mirarme al espejo, no cesaba de imaginar mi cuerpo totalmente deformado por los kilos que acababa de adquirir. Me sentía tan mal, tan hundida, tan sucia... Me quería morir. En esos momentos creía haber tocado fondo, ya nada me importaba, seguía comiendo, “¿qué más da ya?, ¿se puede caer más bajo?”
Poco a poco dejé de salir. Me producía una terrible vergüenza que la gente me mirase, además, estaba tan deprimida que no tenía ganas de nada. No quería estar con nadie y suponía que a nadie le apetecería estar conmigo. Tenía la equivocada idea de que nada iban a valorar los demás en mí excepto mi cuerpo, al que yo maltrataba y vejaba continuamente porque me resultaba nauseabundo.
Durante una temporada dedicaba casi la totalidad de mi tiempo a odiarme, mi mente estaba demasiado ocupada con eso como para desarrollar cualquier otra actividad (leer, estudiar...)
No era capaz de salir de copas, ni de ir a la playa, ni de tiendas...cualquier exposición pública de mi físico me aterraba. Tenía un miedo atroz a las miradas de la gente, sin darme cuenta de que la más cruel era la mía. Yo era mi más acerbo juez.
Consecuentemente mi vida social y familiar se vieron muy negativamente afectadas por mi nueva situación y mi decisión de atrincherarme en mi casa y no querer salir.
Mi familia se preocupaba e intentaba ayudarme al igual que mis amigos, a todos los rechazaba. Pensaba que lo hacían por conmiseración y no porque realmente me quisieran. Era imposible que alguien encontrase algo bueno en mí y me quisiese. Era un saco de defectos, pero sobre todo, estaba gorda y este hecho anulaba toda posibilidad de resultar agradable.
Finalmente, obligada por mi familia, acudí a un psicólogo, idea que en un principio no me simpatizó en absoluto, pero tenía un problema y tenía que encararlo. Además las tareas que me proponía me parecían descabelladas e irrealizables.
En primer lugar debía cambiar mi rutina diaria, tenía que salir, relacionarme con gente...Estas cosas a las que todos estamos acostumbrados y realizamos sin reparar en ellas para mí supusieron un gran esfuerzo y algunos lloros, pero me ayudaron a convencerme de que nadie me rechazaba por estar gorda, a darme de que mi cerebro no engordaba ni adelgazaba, yo era la misma, mi personalidad no mudaba según mi peso. La gente seguía apreciándome!
Creo que ese fue el paso más importante, pero no bastaba con eso, continué ampliando mis salidas y empezaba a pasármelo bien y a disfrutar de nuevo charlando con mis amigos, logrando desterrar de mi cabeza: kilos, calorías, peso...(al menos durante unas horas).
Claro que lo de comer en público no era tarea fácil. Me sentía en la obligación de pedir el plato más ligero y, por supuesto, nada de postres. Con lo que volvía al círculo vicioso de comer poco, pasar hambre y vuelta al atracón.
Había aprendido algo importante pero todavía me faltaba algo fundamental: comer no es pecado. Y a pesar de que vivimos en la era de la estética (o de la obsesión por la estética) no debía ser una esclava de la báscula y ‘permitirme el lujo’ de vivir, disfrutar de la comida y sus sabores igual que de los olores, sonidos o imágenes agradables.
Creo que preocuparse por la apariencia está bien, pero si no eres feliz y no puedes aderezarla con una sonrisa, ¿para qué sirve?
En resumen, debe tenerse en cuenta que los atracones están asociados con:
- alta ansiedad,
- obsesión por la ingesta,
- impulsividad,
- dieta muy restrictiva,
- objetivos no realistas de peso y figura,
- pobre manejo de las emociones negativas (ansiedad, ira, tristeza-depresión, culpa, etc.),
- creencias erróneas sobre las consecuencias (el atracón engorda muchísimo, pero se puede adelgazar vomitando, que no tiene efectos secundarios)
Además, deben trabajarse los siguientes aspectos sobre las conductas compensatorias que suelen desarrollar con frecuencia estas pacientes:
- no adelgazan,
- sin embargo se usan por las creencias erróneas,
- con el fin de reducir la ansiedad;
- pero refuerzan el trastorno (como las conductas compulsivas y las evitaciones);
- no se eliminan porque no se exponen a comprobar que no adelgazan.
Criterios para el diagnóstico de F50.0 Anorexia nerviosa (307.1)
A. Rechazo a mantener el peso corporal igual o por encima del valor mínimo normal considerando la edad y la talla (p. ej., pérdida de peso que da lugar a un peso inferior al 85 % del esperable, o fracaso en conseguir el aumento de peso normal durante el período de crecimiento, dando como resultado un peso corporal inferior al 85 % del peso esperable).
B. Miedo intenso a ganar peso o a convertirse en obeso, incluso estando por debajo del peso normal.
C. Alteración de la percepción del peso o la silueta corporales, exageración de su importancia en la autoevaluación o negación del peligro que comporta el bajo peso corporal.
D. En las mujeres pospuberales, presencia de amenorrea; por ejemplo, ausencia de al menos tres ciclos menstruales consecutivos. (Se considera que una mujer presenta amenorrea cuando sus menstruaciones aparecen únicamente con tratamientos hormonales, p. ej., con la administración de estrógenos.).
Especificar el tipo:
Tipo restrictivo: durante el episodio de anorexia nerviosa, el individuo no recurre regularmente a atracones o a purgas (p. ej., provocación del vómito o uso excesivo de laxantes, diuréticos o enemas).
Tipo compulsivo/purgativo: durante el episodio de anorexia nerviosa, el individuo recurre regularmente a atracones o purgas (p. ej., provocación del vómito o uso excesivo de laxantes, diuréticos o enemas).
Criterios para el diagnóstico de F50.2 Bulimia nerviosa (307.51)
A. Presencia de atracones recurrentes. Un atracón se caracteriza por:
1. ingesta de alimento en un corto espacio de tiempo (p. ej., en un período de 2 horas) en cantidad superior a la que la mayoría de las personas ingerirían en un período de tiempo similar y en las mismas circunstancias
2. sensación de pérdida de control sobre la ingesta del alimento (p. ej., sensación de no poder parar de comer o no poder controlar el tipo o la cantidad de comida que se está ingiriendo)
B. Conductas compensatorias inapropiadas, de manera repetida, con el fin de no ganar peso, como son provocación del vómito; uso excesivo de laxantes, diuréticos, enemas u otros fármacos; ayuno, y ejercicio excesivo.
C. Los atracones y las conductas compensatorias inapropiadas tienen lugar, como promedio, al menos dos veces a la semana durante un período de 3 meses.
D. La autoevaluación está exageradamente influida por el peso y la silueta corporales.
E. La alteración no aparece exclusivamente en el transcurso de la anorexia nerviosa.
Especificar tipo:
Tipo purgativo: durante el episodio de bulimia nerviosa, el individuo se provoca regularmente el vómito o usa laxantes, diuréticos o enemas en exceso.
Tipo no purgativo: durante el episodio de bulimia nerviosa, el individuo emplea otras conductas compensatorias inapropiadas, como el ayuno o el ejercicio intenso, pero no recurre regularmente a provocarse el vómito ni usa laxantes, diuréticos o enemas en exceso.
F50.9 Trastorno de la conducta alimentaria no especificado [307.50]
La categoría trastorno de la conducta alimentaria no especificada se refiere a los trastornos de la conducta alimentaria que no cumplen los criterios para ningún trastorno de la conducta alimentaria específica. Algunos ejemplos son:
1. En mujeres se cumplen todos los criterios diagnósticos para la anorexia nerviosa, pero las menstruaciones son regulares.
2. Se cumplen todos los criterios diagnósticos para la anorexia nerviosa excepto que, a pesar de existir una pérdida de peso significativa, el peso del individuo se encuentra dentro de los límites de la normalidad.
3. Se cumplen todos los criterios diagnósticos para la bulimia nerviosa, con la excepción de que los atracones y las conductas compensatorias inapropiadas aparecen menos de 2 veces por semana o durante menos de 3 meses.
4. Empleo regular de conductas compensatorias inapropiadas después de ingerir pequeñas cantidades de comida por parte de un individuo de peso normal (p. ej., provocación del vómito después de haber comido dos galletas).
5. Masticar y expulsar, pero no tragar, cantidades importantes de comida.
6. Trastorno por atracón: se caracteriza por atracones recurrentes en ausencia de la conducta compensatoria inapropiada típica de la bulimia nerviosa (v. pág. 745 para los criterios que se sugieren).
Véase el vídeo de Canal UNED titulado Educación nutricional, en el siguiente enlace:
http://www.canaluned.com/mmobj/index/id/12363
Véase el vídeo de Canal UNED titulado Dietas mágicas, en el siguiente enlace:
http://www.canaluned.com/mmobj/index/id/7733
Véase el vídeo de Canal UNED titulado Alimentación en la infancia, en el siguiente enlace:
http://www.canaluned.com/mmobj/index/id/11891
Véase el vídeo de Canal UNED titulado Alimentación en la adolescencia, en el siguiente enlace:
http://www.canaluned.com/mmobj/index/id/9515
Véase el vídeo de Canal UNED titulado La Dieta en el Anciano, en el siguiente enlace:
http://www.canaluned.com/mmobj/index/id/7521
Véase el vídeo de Canal UNED titulado Nutrición y envejecimiento, en el siguiente enlace:
http://www.canaluned.com/mmobj/index/id/12580
Véase el vídeo de Canal UNED titulado Nutrición e Inmunidad, en el siguiente enlace:

